Физическая нагрузка для снижения холестерина
В борьбе с избытком холестерина эффективным и универсальным способом является физическая нагрузка. Выполнение может не только сжечь излишек природного жира, но и благотворно отразиться на качестве жизни, самочувствии человека и на здоровье в целом.
Польза физической нагрузки для холестерина
Для понижения концентрации «плохого» холестерина большинство людей прибегает к спорту. Это правильное решение, так как именно физические упражнения обладают способностью уменьшать скопившиеся блокады жира в артериях. С помощью физнагрузок можно увеличивать норму защитного липопротеина высокой плотности, а также очистить кровь от избытка липида после употребления пищи. Польза от занятий спортом будет в том случае, если соблюдать регулярность и не перегружать организм тяжелыми упражнениями.
Физические упражнения
Чтобы снизить холестерин, рекомендуется прибегать к любому виду физической активности, в любом случае это принесет пользу
Важно совмещать физическую активность с правильным режимом питания, тогда избавиться от избытка жира удастся проще и быстрее. Человек вправе сам выбирать желаемую физическую активность, но нелишним будет воспользоваться рекомендациями специалиста
При данном недуге рекомендуется:
• йога;
• пешие прогулки на свежем воздухе;
• плавание;
• утренняя пробежка;
• езда на велосипеде;
• футбол;
• беговая дорожка;
• теннис и другие подобные виды спорта.
Чтобы физическая активность пошла на пользу, необходимо придерживаться следующих правил:
Не переусердствовать. Выполняя повышенную нагрузку, можно сильно навредить, поэтому занятия должны усложняться постепенно. В первые дни начинают с 10 минут и далее понемногу увеличивают время до тех пор, пока организм не начнет привыкать к повышенной активности.
Не нарушать регулярность. Несмотря на плохое настроение, дождь, снег отменять занятия не рекомендуется, их можно выполнять в домашних условиях, подобрав другой комплекс.
Видоизменять занятия. Разнообразие в упражнениях не позволит спорту надоесть.
Слушать свое тело
Важно не напрягать свой организм сильными физическими нагрузками и с первых дней выбирать свой индивидуальный ритм
Упрощенная нагрузка для снижения холестерина
Снизить уровень природного жира в организме можно с помощью следующих тренировок:
Для рук. Необходимо принять вертикальное положение, поставить ноги на ширине плеч и выполнять плечами вращательные движение вперед и назад. Далее следует как можно шире развести в стороны руки, как бы охватывая ими большое колесо.
Для бедер. Необходимо делать наклоны туловища в обе стороны. Также следует присесть на пятки и перемещать ягодицы с одной ноги на другую.
Для шеи. Опустить подбородок к груди, потом наклонить ее назад, а также в стороны, прикасаясь поочередно к обеим рукам. Еще одним заданием является вращательное движение головой в противоположные стороны.
Для пресса. Принять сидячее положение и дотягиваться лбом, выпрямленных коленок. В лежачем положении необходимо соединить ноги и поднять их вверх, далее не спеша опустить их вниз.
Для спины. Задание № 1 — наклониться и дотронуться обеими руками до пола. т Задание № 2 — опереться ладошками о пол, встав на колени, и выгнуть спину. Задание № 3 — принять горизонтальное положение и поднять обе ноги вверх.
Для ног. Встать и поднять выпрямленную ногу перед, чередуя правую с левой, и наоборот. Выполнить 10 приседаний.
Дополнительные рекомендации
Польза физических нагрузок неоценима. Они благотворно воздействуют на функционирование сердца, регулируют количество сахара в крови и белковый гормон поджелудочной железы, а также улучшают свертываемость крови. Спорт улучшает самочувствие и способствует выработке эндорфинов. Однако положительное влияние физических нагрузок на организм возможно лишь при условии, если интенсивность занятий будет средней, а пульс не превысит 130 ударов в минуту.
Если у Вас возникли вопросы, обращайтесь к специалистам УЗ «Ивьевская ЦРБ». Будем рады ответить на Ваши вопросы!
Врач-терапевт Болбат Р.М.
Физическая активность при сердечно-сосудистых заболеваниях
Сердечно-сосудистые заболевания (ССЗ) являются основной причиной смерти во всем мире. Высокий риск развития ССЗ у мужчин составляет 53,3%, у женщин 37,7%. Основными факторами риска являются курение, низкая физическая активность и нерациональное питание.
К болезням сердечно-сосудистой системы относятся: дистрофия миокарда, миокардит, эндокардит, пороки сердца, перикардит, атеросклероз, ишемическая болезнь сердца (стенокардия, инфаркт миокарда), гипертоническая и гипотоническая болезни, облитерирующий эндартериит, тромбофлебит, варикозное расширение вен и др.
Физическая активность – это любые движения организма, производимые скелетными мышцами и требующие расхода энергии. Регулярные физические нагрузки являются одной из главных профилактических мер для здоровых и для людей, имеющих сердечно-сосудистые заболевания. Систематическая физическая активность влияет на все органы и системы организма человека, а также обладает мощным антистрессовым действием.
Как физическая активность влияет на сердечно-сосудистую систему человека:
— улучшается сократительная способность миокарда,
— усиливается центральное и периферическое кровообращение,
— уменьшается частота сердечных сокращений в состоянии покоя и при любых нагрузках,
— повышается систолический, или ударный, объем крови, что позволяет организму справляться с физическими нагрузками,
— увеличивается масса сердечной мышцы и сам объем сердца, в результате улучшается обмен веществ в миокарде,
— укрепляются сосуды сердца, увеличивается коронарный кровоток, благодаря чему кровь экономно распределяется по органам и тканям.
Для поддержания здоровья людям с ССЗ рекомендуются регулярные занятия аэробной физической активностью не менее 150 мин в неделю (по 30 минут, 5 дней, а лучше ежедневно), которые снижают риски развития ССЗ и преждевременной смерти.
Людям с сердечно-сосудистыми заболеваниями полезна и необходима физическая активность. Вид и дозировки физической нагрузки должны быть подобраны индивидуально, с учетом медицинской группы здоровья, возраста, пола, уровня физической подготовленности:
— до начала занятий физической активностью рекомендуется провести пробу с физической нагрузкой (тредмил-тест), чтобы определить допустимую максимальную частоту сердечных сокращений (МЧСС) и безопасный тренировочный пульс;
— максимальную частоту сердечных сокращений можно рассчитать по формуле: 220 минус возраст, от полученного значения 50-75% будет составлять ваш допустимый безопасный тренировочный пульс. Например, вам 50 лет, 220-50 = 170 – это МЧСС, 50-75% будет составлять 85-127 ударов в минуту, среднее значение пульса будет 100-110 ударов в минуту.
— до и после физической нагрузки обязательно измеряйте давление и пульс, контролируйте частоту сердечных сокращений во время занятий физической активностью с помощью пульсометров или фитнес-браслетов.
Любое занятие состоит из трех частей:
- Разминка в течении 5-10 минут в виде легких потягиваний, легких гимнастических упражнений для рук, ног и спины, чередование ходьбы и бега трусцой по 15 секунд, так организм подготовится к физической нагрузке;
- Активная часть – это основной вид аэробной физической нагрузки с достижением комфортного тренировочного пульса, длится 20-30 минут с последующим увеличением до 60 минут;
- Заключительная часть – медленная ходьба, потягивания, в течении 5-10 минут, т.к. резкое прекращение физической нагрузки опасно снижением артериального давления.
Оптимальными видами физической активности при ССЗ являются аэробные нагрузки низкой и умеренной интенсивности – зарядка с гимнастическими упражнениями, пешие прогулки в среднем темпе со скоростью до 5 км/час, скандинавская ходьба, подъем и спуск по лестнице, аэробика или свободное плаванье в бассейне, езда на велосипеде до 10 км/час, теннис или другие командные игры, и даже работа в саду с небольшой нагрузкой.
Существуют относительные и абсолютные противопоказания к занятиям физической активностью при сердечно-сосудистых заболеваниях. Только после консультации вашего лечащего врача или кардиолога можно начинать занятия физической активностью.
Симптомы дислипидемии
К сожалению, обнаружить дислипидемию на начальных стадиях сложно, особенно, если у близких родственников такого диагноза не было. Сама по себе дислипидемия протекает бессимптомно, о ее наличии можно узнать лишь после сдачи биохимического анализа крови.
Если же причиной дислипидемии является наследственность, то могут быть более яркие симптомы в виде холестерина на коже век (ксантелазма), ладоней и т.д.
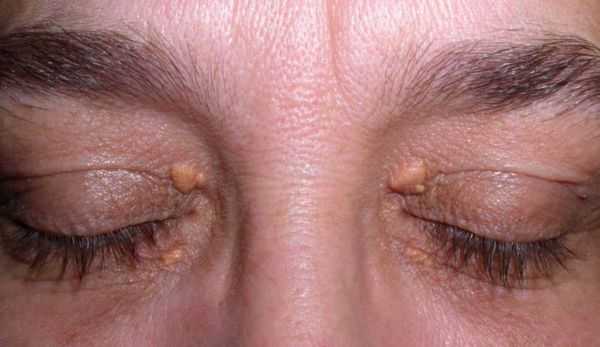
Постепенно дисбаланс липидов в крови организма приводит к отложению холестерина в стенке сосудов и образованию атеросклеротических бляшек. На этом этапе симптомы будут зависеть от того, в кровеносных сосудах каких органов образовались атеросклеротические бляшки (головной мозг, сердце, нижние конечности и т.д.) и степени перекрытия просвета сосуда. Например, холестериновые бляшки в сосудах шеи проявляются снижением памяти и внимания, суха и зрения, возможно возникновение обморочных состояний при резком повороте головы. Самое неприятное, что атеросклероз сосудов головного мозга опасен развитием ишемического мозгового инсульта.
Своевременная и правильная диагностика дислипидемии – необходимый компонент рациональной профилактики и терапии атеросклероза.
О пользе бега и вреде холестерина
Ранние исследования, сравнивающие бегунов мужчин среднего возраста и мужчин, ведущих сидячий образ жизни, показали положительное влияние на снижения количества холестерина от бега. У бегунов были значительно более низкие сывороточные уровни общего холестерина, холестерина липопротеинов низкой плотности (ЛПНП), холестерина очень низкой плотности (ЛПОНП) и триглицеридов, а также более высокая концентрация холестерина высокой плотности (ЛПВП).
Липопротеины низкой плотности – это плохие «парни» (жиры), именно они отвечают за отложения и образования жировой клетчатки на бедрах и животе. Они также способствуют образованию тромбов. Липопротеины высокой плотности помогают транспортировать «плохих парней», для дальнейшей переработки с образованием энергии. Таким образом, мы получаем – чем больше липопротеинов высокой плотности – тем лучше и быстрее транспорт липопротеинов низкой плотности. А это в свою очередь существенно уменьшает риски тромбообразования и ожирения.
Последующие исследования подтвердили, что бег эффективно снижает уровень холестерина и способствует уменьшению риска сердечных заболеваний, в том числе среди пожилых людей. Однако остается неясным, действительно ли повышение уровня холестерина ЛПВП и (или) функциональных показателей ЛПВП в результате физических упражнений или других вмешательств обязательно приводит к снижению риска сердечно-сосудистых заболеваний. Бег при атеросклерозе так же будет полезен: он разжижает кровь, и способствует удалению уже образовавшихся мелких тромбов.
Возможно, у вас возникнет вопрос: почему бег снижает холестерин в крови, и как именно это происходит? Дело заключается в том, что при нагрузках улучшается все виды обмена в организме, что способствует выработки новых веществ, гормонов и т. д. Этот принцип работает и с основным веществом, с которого состоят ЛПВП. Чем больше упражнений – тем больше основы для ЛПВП, следовательно, тем больше и самих липопротеинов высокой плотности и меньше холестерина во время бега.
Симптомы
Набора специфических симптомов или дислипидемического синдрома при этом заболевании нет. Достоверно выявить его можно по результатам лабораторных исследований. Достаточно часто нарушения выявляются случайно, при прохождении пациентом регулярного профилактического осмотра или во время лечения другого заболевания.
Длительные нарушения жирового обмена могут провоцировать стабильную дислипидемию, которая приведет к внешним проявлениям. Изменения происходят достаточно медленно, поэтому часто не доставляют дискомфорта пациенту и не становятся причиной обращения к врачу.
Симптоматика гиперлипидемии:
- Появление ксантомы. Это патологическое образование, которое локализуется на коже и состоит из клеток иммунитета и холестерина. Ксантома век называется ксантелазма. Она выглядит как плоское образование желтого цвета. Чаще всего пятно возникает при тяжелом течении атеросклероза.
- Жировая дуга роговицы. В ткани роговицы внедряются жировые отложения, которые заметны при офтальмологическом осмотре благодаря характерному оттенку и появлению окаймления. Подобные структурные изменения ткани со временем приводят к нарушению зрения, сужению зрачков, их деформации, ишемической нейропатии зрительного нерва.
- Генетически обусловленные дислипидемии приводят к избыточному весу пациента, что становится заметным с раннего детства или с периода полового созревания.
Слабовыраженная патология может возникать как у ребенка, так и у взрослого. Тактика лечения пациентов зависит от первопричины заболевания.
Влияние физической активности на уровень холестерина
Спорт и холестерин тесно взаимосвязаны, благодаря специфике протекания биохимических процессов в организме. Гиподинамия ведет к застою токсических продуктов обмена в клетках и межклеточном веществе. Эти «негативные» молекулы начинают отравлять организм, препятствуя нормальным процессам дыхания и окисления. Физическая активность стимулирует естественную очистку тканей от обменных продуктов, побуждает эндокринную систему продуцировать гормональные структуры, ферменты и нейромедиаторы, поступающие в кровеносное и лимфатическое русла, разносящиеся во все органы и активизирующие там процессы регенерации. В общем комплексе снижается и уровень холестерина, избыток которого выводится с калом и мочой.
Лечение
Лечение дислипидемии зависит от типа, степени тяжести и вида дислипидемии и подбирается сугубо индивидуально для каждого пациента. Существует несколько видов лечения дислипидемии:
- медикаментозное лечение;
- немедикаментозное лечение;
- диетотерапия;
- экстракорпоральная терапия;
- методы генной инженерии.
Медикаментозное лечение:
- статины – препараты, действие которых направлено на снижение синтеза гепатоцитами холестерина и внутриклеточного его содержания
- ингибиторы адсорбции холестерина – группа препаратов, которые препятствуют кишечному всасыванию холестерина
- ионно-обменные смолы (секвестранты желчных кислот) — группа фармацевтических препаратов, которые обладают способностью связывать желчные кислоты и содержащийся в них холестерин, и выводят их с просвета кишечника
- фибраты – препараты, которые снижают уровень триглицеридов в крови и повышают количество защитных веществ ЛПВП
- омега-3 полиненасыщенные жирные кислоты – препараты, синтезированные из мускулатуры рыб, которые предохраняют сердце от инфаркта, уменьшают риск развития аритмий.
Немедикаментозное лечение
Лечить дислипидемию медикаментозными препаратами, без применения немедикаментозных методов не целесообразно. Ведь, откорректировав рацион питания, режим труда и отдыха, а также физической активности, можно достичь очень хорошего терапевтического эффекта. Для этого необходимо:
- снизить количество жиров животного происхождения в ежедневном рационе, а иногда и полностью от них отказаться;
- нормализовать вес тела;
- увеличить физическую нагрузку, соответствующую силам и возможностям пациента;
- перейти на сбалансированное, витаминизированное и дробное питание;
- резко ограничить или полностью отказаться от употребления алкоголя, который увеличивает количество триглицеридов в крови пациента, способствует утолщению стенок сосудов и ускоряет развитие атеросклероза.
- курение также играет немаловажную роль в развитии этого заболевания.
Диетотерапия
Как уже упоминалось выше, диета при дислипидемии является одним из главных факторов эффективного лечения. Диета – это не временное явление, а образ жизни и питания, на котором основана профилактика атеросклероза. Диета при этом заболевании направлена на снижение уровня холестерина в крови пациента и имеет несколько принципов:
- ограничить употребление жирных сортов мяса, рыбы, сала, креветок, сливочного масла, жирных сортов кисломолочной продукции, промышленных сыров, колбас и сосисок;
- обогатить свой рацион жирами, растительного происхождения, овощами, фруктами, нежирными сортами мяса птицы и рыбы;
- обезжиренная кисломолочная продукция также показана при этом виде заболевания;
- питание рекомендуется дробное, небольшими порциями через одинаковые промежутки времени.
Экстракорпоральное лечение
Такое лечение применяют для изменения свойств и состава крови, вне человеческого организма. Атерогенная дислипидемия тяжелой формы является показанием к применению этого метода. Ведь именно, атерогенная дислипидемия является фактором, способствующим развитию осложнений в виде сердечно-сосудистых заболеваний.
Методы генной инженерии
Этот вид лечения в будущем может стать одним из главных при лечении наследственной дислипидемии. Наработки генной инженерии применяют для изменения генетического материала и придания ему желаемых качеств. Этот вид лечения разрабатывают на перспективу. Оставайтесь рядом с нами на facebook:
Осложнения
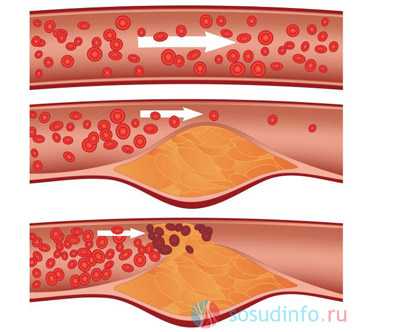
закупорка сосуда липидной бляшкой, образование тромба
Острые осложнения развиваются быстро и заканчиваются летальным исходом. Кровеносный сосуд сужается, тромб отрывается и перекрывает просвет сосуда. К острым осложнениям относятся инфаркт миокарда, инсульт.
Хронические осложнения развиваются постепенное и поддаются лечению. Тромб в просвете пораженного сосуда вызывает хроническую ишемию данного участка. К хроническим последствиям гиперлипидемии относятся: стеноз аортального клапана, стенокардия напряжения, аритмия, гипертония, почечная недостаточность, атеросклеротическое поражение сосудов ног, синдром перемежающей хромоты, трофические язвы.
Связь между бегом и концентрацией холестерина в крови

Бег является одной из форм физической активности, которая активизирует работу организма, влияет на обмен веществ и способствует снижению концентрации холестерина в крови.
Влияние бега на концентрацию холестерина в крови
Связь между бегом и концентрацией холестерина в крови основывается на следующих факторах:
- Бег активизирует обмен веществ в организме, что способствует увеличению расхода энергии и снижению веса. По мере уменьшения веса уровень холестерина также может снижаться.
- Физическая активность, в том числе бег, способствует увеличению уровня «хорошего» холестерина (липопротеинов высокой плотности) и снижению уровня «плохого» холестерина (липопротеинов низкой плотности). Это может быть связано с усиленным обменом липидов в организме при физической нагрузке.
- Бег способствует повышению уровня кардиолипинов, которые являются одним из ключевых компонентов клеточных мембран. Кардиолипины играют важную роль в регуляции обмена холестерина в организме, что может привести к снижению его концентрации в крови.
Таким образом, связь между бегом и концентрацией холестерина в крови заключается в положительном влиянии бега на обмен веществ в организме, увеличении уровня «хорошего» холестерина и снижении уровня «плохого» холестерина. Регулярная физическая активность, включая бег, может быть одним из способов поддержания здорового уровня холестерина в крови, что положительно влияет на общее состояние организма.
Разновидности дислипидемии
По международной статистической классификации болезней МКБ-10, дислипидемии отнесены к нарушениям обмена веществ с кодом E78. В практической работе врачам рекомендуется классификация дислипидемий, принятая ВОЗ (Всемирной организацией здравоохранения), автором которой является Дональд Фредриксон.
С момента ее утверждения прошло достаточно много времени (1965 год). Многие ученые указывают на явные недостатки:
- отсутствие современных данных о роли липопротеинов высокой плотности;
- разработку только повышенных показателей (гиперлипидемий), хотя значение в патологии имеют и гипожировые отклонения.
Тем не менее, типирование по Фредриксону включает такие признаки:
- влияние наследственных факторов;
- наличие ферментативной базы в кишечнике для переработки жиров;
- причинно-следственная связь с болезнями.
 Существуют причины дислипидемии, которыми можно управлять
Существуют причины дислипидемии, которыми можно управлять
Выделены 5 типов дислипидемий:Тип 1 — нарушения липидного обмена, связанные с недостатком ферментов, необходимых для расщепления жировых соединений в кишечнике. Проявляется повышением уровня хиломикрон в крови. Это транспортная форма жиров для доставки из кишечника в печень. Нет доказательств влияния на развитие атеросклероза. Встречается редко у 0,1% населения.
Тип 2 делится на подтипы:
- 2а — развивается под влиянием мутации генов, но имеют значение и внешние факторы. Повышены уровни низкоплотных липопротеинов и холестерина. Встречается наиболее часто у 0,2% населения, сопутствует раннему проявлению атеросклероза и вызываемых им заболеваний.
- 2b — в отличие от подтипа 2а предполагает рост показателя триглицеридов и липопротеинов очень низкой плотности, имеется у каждого десятого взрослого человека. Причинами считаются повышение их синтеза в печени и замедленное выведение. В эту группу входят наследственная комбинированная гиперлипидемия и вторичные гиперлипидемии, развивающиеся при общем метаболическом синдроме.
Тип 3 — наследственный, обнаруживается редко у 0,02% населения, в липограмме отмечается повышение концентрации липопротеинов промежуточной плотности, которые появляются в результате распада очень низкоплотных соединений, одновременно в крови нарастает количество хиломикрон.
Тип 4 — характеризуется одновременным ростом триглицеридов и низкоплотных липопротеинов, обнаружен у 1% людей.
Тип 5 — относится к генетически обусловленным, часто происхождение неизвестно, сопровождается пониженной активностью фермента липазы. Повышена концентрация хиломикронов и липопротеинов очень низкой плотности, похож на тип 1.
Состояние липидного обмена в зависимости от пола, индекса массы тела и наследственной отягощенности по ишемической болезни сердца
Второй этап исследования показал, что спортсмены с ДЛП имеют ряд достоверных различий в показателях функционального состояния ССС в сравнении с контрольной группой, как в покое, так и после ФН.
У спортсменов с ДЛП достоверно чаще на ЭКГ покоя регистрировались нарушения процессов реполяризации и ритма сердца, в основном-желудочковая экстрасистолия. Это может быть связано с нарушением МЦР миокарда у спортсменов с ДЛП, влекущие за собой нарушения электрогенеза и проводимости сердца, что отмечали также в своих исследованиях T.Nakano (2001) и W.L. Knez (2006) с соавторами. Кроме того, доказано, что при ГХС у спортсменов происходит снижение активности натрийкалиевой АТФ-азы (Chen W.J, 1997; Thompson P.D, 1997; Chen W.J., Lin Shiau S.Y.,1997), что также может вести к нарушению процессов реполяризации и ритма сердца.
По сравнению с контролем, в группе спортсменов с ДЛП по данным импедансографии достоверно выше были показатели ударного объёма и сердечного индекса в покое. Соответственно процент лиц с исходным гиперкинетическим типом кровообращения в этой группе встречался в 5 раз чаще, чем в контрольной группе. В то же время по данным Земцовского Э.В. (1995) и Гавриловой Е.А. (2007) гиперкинетический тип кровообращения является косвенным признаком стрессорной кардиомиопатии (дистрофии миокарда) и, несомненно,- явлением патологическим для спортсмена.
Таким образом, изменения центральной гемодинамики регистрировались у спортсменов с ДЛП уже в покое, что свидетельствует о меньшей экономизации функции аппарата кровообращения лиц этой группы, то есть менее выраженных адаптивных изменениях кардио- респираторной системы к условиям спортивной деятельности по сравнению с контролем.
Динамика показателей реографии после проведения теста с ФН показала, что у спортсменов с ДЛП после нагрузки отмечается значительный рост напряженности и частоты дыхания, а также снижение производительности сердца (снижение показателей УО, СИ, МОК) против роста этих показателей в контроле. Это свидетельствует о большей энергетической стоимости работы для кардио- респираторной системы и скрытых признаках недостаточности кровообращения у спортсменов с нарушением ЛО. В условиях спортивной деятельности это может способствовать ишемии миокарда, обусловливать уменьшение общей контрактильной способности сердца и снижать толерантность системы кровообращения к физической нагрузке.
Полученные данные согласуются с данными ряда авторов (Липовецкий Б.М. и др., 1991; Nakano Т., Wada Y., Matsumura S., 2001; Knez W.L., Coombes J.S., 2006) о повреждающем действии ДЛП на сердечную мышцу и приводящим к её дисфункции, скрытым формам сердечной недостаточности и нарушении общей сократительной способности миокарда у молодых лиц с ДЛП без стенозирующего поражения артерий.
Кроме того, после проведения нагрузочного теста значение периферического сосудистого сопротивления в группе спортсменов с ДЛП оказалось достоверно выше, чем в контрольной группе. Прирост ОПС после ФН у лиц с нарушением ЛО оказался в 2,5 раза больше, чем в контроле. Как свидетельствуют данные Е. Lehmann с соавт. (1996) это может быть связано со снижением величины артериальной податливости (возрастанием жесткости, увеличением эластического сопротивления сосудов), вызванных ДЛП. В свою очередь, С.С. Суворова (1999) предлагает рассматривать колебания показателей сосудистой податливости как ранний прогностический признак развития сосудистых заболеваний. Особенно опасно это в отношении коронарных сосудов, повышение тонуса которых способствует коронарным ангиоспазмам, снижению перфузии сердца и сопротивляемости венечных артерий к сдавлению их просвета сокращающимся миокардом при физической нагрузке. Подтверждением данных, полученных при импедансографии, служат также ЭхоКГ особенности у спортсменов с ДЛП: увеличение размеров левого предсердия, толщины стенок левого желудочка и преобладание роста массы миокарда над его диастолическим размером (снижение соотношения КДО/ММЛЖ ниже единицы), а также индекса диастазиса в сравнении с контролем. Эти данные также свидетельствуют о нерациональном пути адаптации сердца к гиперфункции атлетов с ДЛП и перегрузке левых отделов сердца.
Известно, что дилатация левого предсердия свыше 40 мм может служить основой для возникновения эктопической активности и нарушений ритма сердца, которые и были выявлены в этой группе спортсменов при проведении электрокардиографии.






























